Autor : Matías R Mazzucco1, Juan M Ossés2, Julio Trentadue3, Franco D Marinucci1, Adriana R Martínez1, Rosalía Ahumada1, Graciela Wagner1, Jorge Cáneva2, Alejandro Bertolotti2, Roberto Favaloro2
1 Servicio de DiagnĂłstico por Imágenes. Hospital Universitario FundaciĂłn Favaloro, Buenos Aires, Argentina. 2 Servicio de Trasplante Intratorácico. Hospital Universitario FundaciĂłn Favaloro, Buenos Aires, Argentina. 3 Servicio de PediatrĂa. Hospital Universitario FundaciĂłn Favaloro, Buenos Aires, Argentina
Correspondencia : MatĂas R Mazzucco e-mail: matiasmazzucco@hotmail.com
Resumen
Introducción: El trasplante pulmonar es una opción terapéutica válida para enfermedades
pulmonares en estadío terminal. La sobrevida se encuentra relacionada al desarrollo de
rechazo crónico que se presenta en el 50 – 55% de los pacientes a los 5 años del trasplante.
Los fenotipos de disfunción pulmonar crónica del injerto pulmonar (DPCI) son el síndrome
de bronquiolitis obliterante y el síndrome restrictivo.
Objetivo principal: Demostrar nuestra experiencia en pacientes con diferentes fenotipos
de rechazo pulmonar crónico.
Objetivo secundario: Dar a conocer las diferencias clínicas y hallazgos tomográficos
que diferencian los diferentes fenotipos DPCI.
Materiales y métodos: Se procedió a revisar las historias clínicas de todos los
pacientes trasplantados pulmonares con sospecha clínica o diagnóstico histológico de
DPCI y se las analizó. Dicha sospecha se estableció en base a la espirometría. Para el
síndrome de bronquiolitis obliterante, una caída de VEF1 mayor o igual al 20% del valor
máximo, registrado en 2 tomas separadas por al menos 3 semanas. Para el síndrome
restrictivo, una caída persistente de a CVF mayor o igual al 10% asociado o no a caída
de VEF1, registrado en 2 tomas separadas por al menos 3 semanas.
Resultados: De 359 trasplantes pulmonares realizados en 21 años se estableció el
diagnóstico de DPCI en 59 pacientes (16,4%).
Se identificó gran predominio del síndrome de bronquiolitis obliterante en el 93% de los
pacientes; el restante 7% correspondió al síndrome restrictivo.
Pudimos establecer que el mayor porcentaje de pacientes trasplantados pulmonares
desarrollan DPCI a los 3 años post cirugía (31%) y el tiempo medio de mortalidad desde
el diagnóstico fue de 2 años.
Ninguno de nuestros pacientes presentó reversibilidad del SBO con el tratamiento con
azitromicina.
De los 59 pacientes con DPCI, 7 de ellos fueron re trasplantados, lo que representa el
12% de los casos.
Palabras clave: Rechazo; Disfunción; Crónico; Trasplante; Pulmonar; Experiencia.
Abstract
Phenotypes of Pulmonary Chronic Graft Dysfunction: Experience of a Reference Center
Introduction: Lung Transplantation is a valid therapeutic option for end-stage lung
diseases. The survival is related to the development of chronic graft dysfunction, which
occurs in 50-55% of patients at 5 years after transplantation.
The phenotypes of chronic rejection are bronchiolitis obliterans syndrome and restrictive
syndrome.
Main objective: Describe our experience in patients with different phenotypes of
pulmonary chronic graft dysfunction.
Secondary objective: Identify the CT fndings and clinical differences which distinguish
the different phenotypes of pulmonary chronic graft dysfunction.
Materials and Methods: We proceeded to review and analyze the medical records of
all patients with lung transplant and suspected pulmonary chronic graft dysfunction. The
clinical manifestations and spirometry parameters or histological diagnosis of chronic
rejection were registered.
Results: The study included 359 lung transplants performed in 21 years. Pulmonary
chronic graft dysfunction diagnosis was established in 59 patients (16.4%).
Bronchiolitis obliterans syndrome was present in 93% of these patients; restrictive
syndrome was present in the remaining 7%.
The highest percentage of lung transplant patients who developed pulmonary chronic
graft dysfunction took place at 3 years after surgery (31%) and the median time to death
from diagnosis was 2 years.
None of our patients presented reversibility of bronchiolitis obliterans syndrome after
treatment with azithromycin.
Re-transplantation was performed in 7 (12%) of the 59 patients with pulmonary chronic
graft dysfunction.
Key words: Rejection; Dysfunction; Chronic; Transplant; lungs
Introducción
El trasplante pulmonar es una opción terapéutica
válida para enfermedades pulmonares en estadío
terminal; entre ellas la enfermedad pulmonar
obstructiva crónica, la fibrosis pulmonar idiopática, la fibrosis quística y la hipertensión pulmonar
idiopática, entre otras1. Sin embargo, su sobrevida
se encuentra muy relacionada al desarrollo de
DPCI, el cual es más precoz que el de otros órganos
sólidos trasplantados. El mismo se presenta en el
50-55% de los pacientes a los 5 años de la cirugía,
lo que representa, además, el 30% de las causas de
mortalidad en estos pacientes2-4.
Se identificaron múltiples factores de riesgo
para el desarrollo de DPCI. Entre ellos, episodios
reiterados de rechazo agudo, edad del receptor,
infecciones virales, colonización por pseudomonas,
isquemia por reperfusión y reflujo gastroesofágico,
entre otros1, 5, 6.
El rechazo crónico pulmonar estaba representado históricamente por la bronquiolitis obliterante,
la cual se manifiesta con un síndrome obstructivo
con caída del volumen espiratorio forzado en 1
segundo (VEF1). Desde 2011 y hasta la actualidad, un nuevo fenotipo de rechazo crónico fue
introducido por Sato M. et al; el cual se manifiesta
clínicamente mediante un síndrome restrictivo con caída de la CVF (capacidad vital forzada) asociado
o no a caída del VEF13.
El diagnóstico de estas entidades se realiza mediante la clínica, espirometría y la anatomía patológica; donde las imágenes, un método incruento,
puede acercar al diagnóstico y diferenciación de
las mismas mediante sus hallazgos2, 4.
El propósito de este trabajo es dar a conocer
nuestra experiencia en estas patologías como así también sus características clínicas, espirométricas
e imagenológicas.
Objetivo principal
Demostrar nuestra experiencia en pacientes con diferentes fenotipos de rechazo pulmonar crónico.
Objetivo secundario
Dar a conocer las diferencias clínicas y hallazgos tomográficos que diferencian los diferentes fenotipos de rechazo crónico pulmonar.
Materiales y métodos
Se procedió a revisar las historias clínicas de todos los pacientes trasplantados pulmonares con sospecha clínica o diagnóstico histológico de DPCI y se las analizó. Dicha sospecha se estableció en base a la espirometría. Para el síndrome de bronquiolitis obliterante (SBO), una caída de VEF1 mayor o igual al 20% del valor máximo, registrado en 2 tomas separadas por al menos 3 semanas. Para el síndrome restrictivo (SRE), una caída persistente de CVF mayor o igual al 10% asociado o no a caída de VEF1, registrado en 2 tomas separadas por al menos 3 semanas.
Resultados
De 359 trasplantes pulmonares realizados en 21 años, se estableció el diagnóstico clínico y/o histológico de DPCI en 59 pacientes, lo que representa una prevalencia del 16,4% en nuestra institución. Gráfico 1
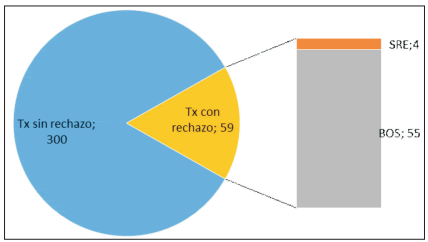
Los fenotipos identificados mostraron un gran
predominio del SBO, el cual se evidenció en 55
pacientes (93%); mientras que el (SRE) se objetivó en solamente 4 pacientes (7%). Gráfico 1
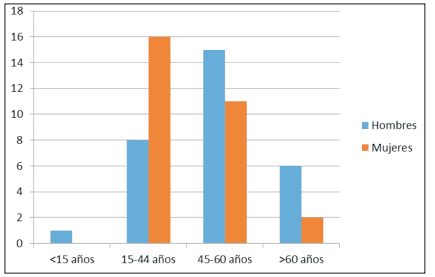
La distribución por edad y sexo fue de 29 mujeres y 30 hombres, con un promedio de edad de
44.42 años (extremos 15-69 años). Gráfico 2
Los pacientes que llegaron al trasplante tuvieron una variedad de patologías como causa del mismo. Así, las 4 principales causas de trasplante de pacientes que presentaron SBO fueron el enfisema, la fibrosis pulmonar idiopática, la fibrosis quística y las bronquiectasias; lo que representa el 82% de las causas de trasplante con este fenotipo de DPCI. Las 3 causas de trasplante en los pacientes que presentaron SRE fueron el enfisema, la fibrosis quística en 2 casos y el síndrome de Kartagener. Tabla 1, Gráfico 3
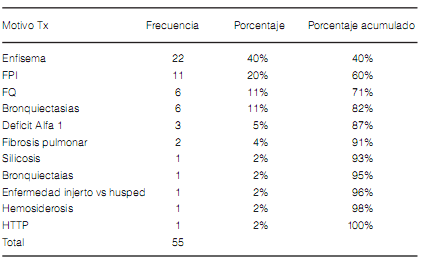
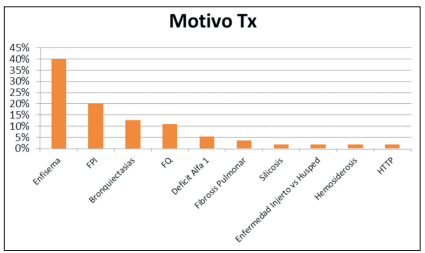
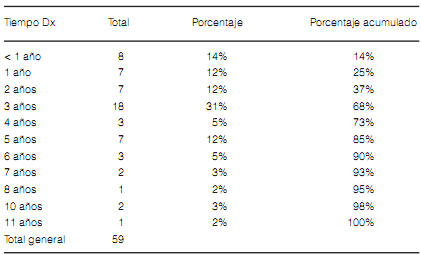
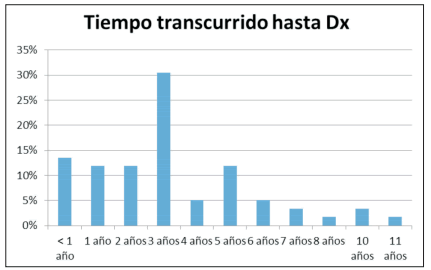
Respecto al tiempo transcurrido entre el trasplante y el diagnóstico de DPCI, pudimos establecer que el mayor porcentaje de pacientes trasplantados pulmonares lo desarrollan a los 3 años post cirugía (31%); siendo el intervalo de presentación detectados de 6 meses y 11 años. A los 5 años de trasplante el 85% de los pacientes ya tenía presente DPCI. Tabla 2, Gráfico 4
Ninguno de nuestros pacientes presentó reversibilidad del SBO con el tratamiento con azitromicina, siendo el tiempo de mortalidad media de estos pacientes de 2 años con un mínimo de 1 mes y un
máximo de 9 años post diagnóstico.
En el caso específico del SRE, el diagnóstico en
nuestros 4 pacientes se realizó a los 3, 6 meses y 3
años para 2 de ellos.
De los 59 pacientes con DPCI, 7 de ellos fueron re-trasplantados lo que representa el 12%
de los casos. En promedio, el tiempo transcurrido desde el diagnóstico hasta la cirugía en
estos 7 casos fue de 2.57 años. En los casos de
re-trasplantes, la mortalidad de estos pacientes
es del 14% (1 de 7).
Discusión
En la actualidad y desde el año 2010, el término
disfunción pulmonar crónica del injerto está en
relación a la disminución de la función pulmonar
(caída del VEF1 >10%), que persiste más allá de
3 semanas comparado con el mejor valor espirométrico post trasplante. La DPCI, entonces, no
guarda relación con la potencial reversibilidad o
irreversibilidad de la función pulmonar e incluye
a los diferentes fenotipos de rechazo crónico; el
síndrome de bronquiolitis obliterante (SBO) y
el síndrome restrictivo (SRE)2, 3. Así mismo, esta
caída espirométrica no está ligada directamente a una DPCI, ya que deben descartarse otras probables etiologías de la misma como ser infecciones,
complicaciones de la anastomosis, recurrencia de
enfermedad, rechazo agudo persistente, alteraciones pleurales, disfunción diafragmática o hiperinsuflación del pulmón nativo (en caso de trasplantes
unilaterales por enfisema).
El SBO representa el 70% de las causas de DPCI
irreversibles, y es la más frecuente. Cerca del 50%
de los pacientes trasplantados pulmonares lo desarrollan a los 5 años post cirugía con una sobrevida
media estimada de 32 meses1, 4. En nuestra experiencia, el SBO representó el 93% de las DPCI y el
85% de ellos lo presentaron dentro de los primeros 5 años post trasplante; su mortalidad media se
estableció en 24 meses post cirugía.
Clínicamente se manifiesta por un síndrome
obstructivo crónico con tos, disnea y aumento de
la expectoración con caída progresiva del VEF1.
Cuando esta caída se establece en 2 tomas separadas por al menos 3 semanas constituyen el
criterio espirométrico para su diagnóstico. Su
retrato histopatológico está dado por depósitos fibroproliferativos en la pequeña vía aérea en forma
parcheada y difusa3.
Una mención aparte merece la forma reversible
de SBO, la cual se caracteriza por la presencia
de neutrófilos mayor al 15% en el lavado bronquioalveolar (BAL) y en donde se produce mejoría
significativa de los valores de VEF1 tras la administración de azitromicina. A estos pacientes se
los define espirométricamente por un aumento del
10% o más del VEF1 luego de 3 meses de tratamiento con azitromicina2, 4. Eso no fue evidenciado
en ninguno de nuestros pacientes.
El SRE representa el otro 30% de las causas irreversibles de DPCI con una presentación más precoz
que el SBO y una peor evolución con sobrevida media de 8 meses4. Nuestros pacientes concordaron con
lo descripto en la bibliografía en que su presentación
fue precoz respecto al SBO; de los cuales 2 de ellos
siguen vivos tras 5 y 6 años de diagnóstico, uno de
los pacientes fue re trasplantado tras de 3,5 años
de evolución de este rechazo y un paciente falleció luego de 4 años posterior a la presentación del SRE;
lo que demostró mayor sobrevida de los pacientes
frente a esta entidad en nuestro centro.
Clínicamente, se manifiesta por un síndrome
restrictivo con caída persistente y progresiva de
la CVF asociado o no a disminución del VEF1
concomitante, e índice de Tiffeneau normal o
aumentado. Se considera de igual manera el criterio espirométrico de SRE cuando esta caída es
registrada en 2 tomas separadas por al menos 3
semanas de diferencia2.
Histopatológicamente, el SRE está dado por
fibroelastosis caracterizada por fibrosis colágena pleuroparenquimatosa predominantemente
subpleural y en algunos casos distintos grados de
daño alveolar difuso con depósito de exudado en
el interior de los mismos3, 7.
El diagnóstico histológico de estas etiologías se
encuentra muy restringido debido a que la biopsia
transbronquial mediante fibrobroncoscopía no
siempre es redituable, ya que la afección de estas patologías no es homogénea pudiendo de esta manera obtenerse tejido normal, lo que arroja falsos
negativos2.
Por otro lado, el rédito aumenta muy significativamente cuando la obtención de material se
realiza mediante biopsia por toracotomía; este es
un medio muy invasivo que el estado clínico de estos pacientes habitualmente no permite afrontar2.
Es por ello que junto con la clínica y la espirometría, la tomografía computada multidetector
(TCMD) es el método no invasivo de elección a
realizar, ya que muestra los signos sugerentes de
DPCI y sobre todo permite diferenciar claramente
entre SBO y SRE1, 2, 5.
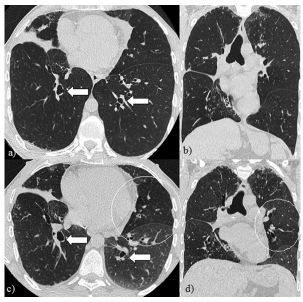
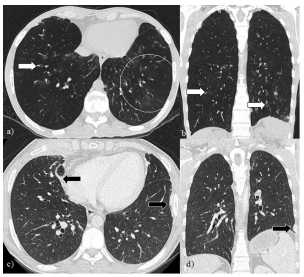
Los hallazgos tomográficos sugerentes de SBO
incluyen patrón en mosaico parcheado y difuso
más evidente en las adquisiciones en espiración
como expresión de atrapamiento aéreo, atelectasias
predominantemente subsegmentarias y marcadas
bronquiectasias que afectan la totalidad del parenquima pulmonar. Además, pueden reconocerse
opacidades en árbol en brote y peribronquiales
como signos de inflamación de la pequeña vía aérea que en caso de la variante reversible remiten
tras la administración de azitromicina3-5. Figura 1
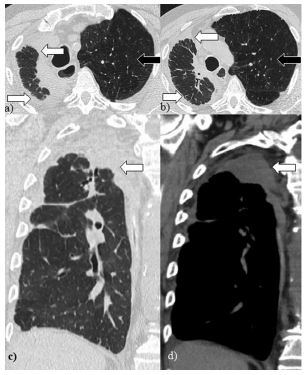
El SRE presenta algunas características imagenológicas similares a las enfermedades intersticiales con franca afectación de los lóbulos superiores (aunque en menor medida pueden afectarse otros lóbulos). Se identifican opacidades en vidrio esmerilado e intersticiales que evolucionan con engrosamientos de los septos interlobulillares, bronquiectasias-bronquiolectasias por tracción y panalización con alteración arquitectural asociado a pérdida de volumen del parenquima pulmonar3-5. Figura 2
Existen reportes de pacientes que iniciaron su clínica con signos y síntomas de BOS que subsecuentemente, en su evolución, desarrollaron cambios fibróticos en la TCMD compatibles con SER, lo que los clasifica dentro de este fenotipo2. El re-trasplante pulmonar es la única alternativa terapéutica para pacientes en estadío final de estos fenotipos de DPCI3. Figura 3
Conclusión
El conocimiento de los diferentes fenotipos de
DPCI, así como su manera de distinguirlos, es de
fundamental importancia debido a que estos conllevan una evolución diferente en cuanto a tiempo
evolutivo, como así también distintos pronósticos
de sobrevida.
Así también, es necesario conocer los hallazgos
tomográficos que permiten diferenciar uno de otro
ya que es el método no invasivo por excelencia
para este fin.
Conflictos de interés: Los autores declaran que no tienen conflictos de intereses relacionados con el tema de esta publicación.
Agradecimientos: A Andrea Carolina Mazzucco por su apoyo técnico estadístico y armado de gráficos.
Bibliografía
1. Madan R., Chansakul T, Goldberg H. Imaging in lung transplans: Checklist for the radiologist. Indian Journal of Radiology and Imaging 2014; 24: 4.
2. Verleden G, Raghu G, Meyer K, Glanville A, Corris P. A new classification system for chronic lung allograft dysfunction. The Journal of Heart and Lung Transplantation 2014;33:2.
3. Sato M, Waddell T, Wagnetz U et al. Restrictive allograft síndrome (RAS): A novel form of chronic lung allograft dysfunction. The Journal of Heart and Lung Transplantation 2011; 30: 7.
4. Verleden S, Jong P, Ruttens D et al. Functional and computed tomographic evolution and survival of restrictive allograft síndrome after lung transplantation. International Society for Heart and Lung Transplantation 2014; 33: 270-277.
5. Krishnam M, Suh R, Tomasian A et al. Postoperative Complications of Lung Transplantation: Radiologic Findings along a Time Continuum. RadioGraphics 2007; 27: 957-974.
6. Suwara M, Vanaudenaerde B, Verleden S et al. Mechanistic differences between phenotypes of chronic lung allograft dysfuntion after lung transplantation. Transplant International 2014; 27: 857-867.
7. Ofek E, Sato M, Saito T et al. Restrictive allograft síndrome post lung transplantation is characterized by pleuroparenchymal fibroelastosis. Modern Pathology 2013; 26: 350-356.