Autor : Alonso Alvaro S1, 2, Gando Sebastián1, 2, Violi Damián3, Defranchi Héctor4, Barimboim Enrique5, Saez Scherbovsky Pablo6, Grynblat Pedro7
1 Sanatorio Las Lomas San Isidro, Buenos Aires. Argentina 2 Sanatorio Trinidad San Isidro, Buenos Aires, Argentina 3 Hospital Muñiz, CABA-Argentina 4 Sanatorio Trinidad Palermo, CABA, Argentina 5 Hospital Central de Mendoza, Mendoza, Argentina 6 FundaciĂłn Scherbovsky y Escuela Medicina Nuclear de Mendoza, Mendoza, Argentina 7 Hospital MarĂa Ferrer y CEMIC, CABA, Argentina
Correspondencia : Alvaro Alonso e-mail: alvarosalonso@gmail.com
Resumen
La Enfermedad Pulmonar Obstructiva Crónica (EPOC) es una enfermedad caracterizada por limitación del flujo aéreo espiratorio donde el atrapamiento aéreo y la hiperinsuflación dinámica conducen a la producción de disnea que muchas veces incapacita al paciente a pesar de un correcto tratamiento farmacológico y de rehabilitación. Los tratamientos quirúrgicos destinados a paliar esta situación como la cirugía de reducción de volumen pulmonar (CRVP) presentan una morbimortalidad que limita su uso. La búsqueda de formas menos invasivas para conseguir el mismo propósito dieron origen a una serie de procedimientos broncoscópicos para la reducción de volumen pulmonar dentro de los cuales, las válvulas endobronquiales (VEB), son las que acumulan mayor desarrollo y experiencia. Si bien los estudios con VEB son heterogéneos y en su conjunto, muestran modestos beneficios en los test de función pulmonar, ejercicio y calidad de vida relacionada con la salud, existe un grupo de pacientes con enfisema pulmonar heterogéneo, cisura interlobar intacta, atrapamiento aéreo severo y baja tolerancia al ejercicio que muestra beneficios estadística y clínicamente significativos. Nuevos estudios se encuentran en desarrollo para dar más peso de evidencia a la acumulada en la actualidad.
Palabras clave: Enfisema; EPOC; Válvulas endobronquiales; Reducción volumétrica; Broncoscopia intervencionista
Bronchoscopic lung volume reduction. New bronchoscopic procedures in Argentina
Abstract
Chronic Obstructive Pulmonary Disease (COPD) is characterized by airflow limitation, air trapping and dynamic hyperinflation that lead to disabling dyspnea despite appropriate pharmacologic treatment and pulmonary rehabilitation. Though surgical treatments such as lung transplant surgery and lung volume reduction (LVRS) are available, their high morbidity and mortality limit their use. To avoid these complications multiple procedures for bronchoscopic lung volume reduction have been developed, among which endobronchial valves (EBV) have accumulated the largest amount of evidence. While studies with EBV are heterogeneous and show modest benefits in pulmonary function tests, exercise capacity and quality of life, there is a group of patients with heterogeneous emphysema, intact interlobar fissure, severe air trapping and low exercise tolerance that show a statistically and clinically significant benefits. New studies are under way to further support the growing evidence.
Key words: Emphysema; COPD; Endobronchial valves; Lung volume reduction surgery; Interventional bronchoscopy
Introducción
La EPOC es una enfermedad caracterizada por
limitación del flujo aéreo espiratorio, usualmente
progresivo y asociado con un aumento de la respuesta inflamatoria crónica en las vías aéreas y
pulmón a partículas o gases tóxicos1.
Esta definición engloba varios fenotipos de
EPOC. Nos abocaremos en este artículo al paciente
con el subtipo enfisema pulmonar, definido como
el agrandamiento anormal y permanente de los
espacios aéreos distales al bronquiolo terminal
asociado con destrucción de las paredes alveolares2.
Esta destrucción lleva a pérdida de la elasticidad normal del pulmón, cierre prematuro de
la vía aérea en espiración, atrapamiento aéreo e
hiperinsuflación, disminución de la superficie de
intercambio gaseoso y desventaja mecánica para
los músculos respiratorios. Estos procesos condicionan la aparición o agravamiento de disnea.
La hiperinsuflación pulmonar dentro de una
cavidad torácica menos complaciente determina
que el pulmón ventile con dificultad produciendo
un conflicto de espacio y presión que involucra
no solo a las áreas enfisematosas sino también al
parénquima pulmonar normal o más conservado
y también al corazón y grandes vasos.
La hiperinsuflación también puede influir
negativamente en el rendimiento cardíaco aumentando las presiones intratorácicas y por lo
tanto reduciendo el retorno venoso, los volúmenes
ventriculares, y el volumen de eyección ventricular izquierda3, 4. Estos cambios son acentuados
con el ejercicio3-5.
Solucionar o paliar este conflicto de espacio-presión es parte de lo buscado con las terapias
farmacológicas (broncodilatadores, oxígeno, etc.)
y la rehabilitación respiratoria con buenos resultados en la gran mayoría de los casos.
Sin embargo, existen situaciones en que toda
la terapéutica empleada en tiempo, forma y combinación correctas más la rehabilitación respiratoria (RR), no bastan para mitigar lo suficiente
la disnea experimentada, sometiendo al paciente
a una calidad de vida pobre. Por este motivo, se
desarrollaron opciones quirúrgicas: bullectomía,
trasplante de pulmón y cirugía de reducción de
volumen pulmonar (CRVP)4-6.
Los procedimientos realizados en el estudio
National Enphysema Treatment Trial (NETT)
referidos a CRVP demostraron beneficios en un pequeño grupo de pacientes selectos con enfisema a
predominio de los lóbulos superiores y baja capacidad de ejercicio, pero con una alta morbimortalidad
y con elevados costos asociados que restringen su
indicación7.
El desarrollo de métodos endoscópicos para
obtener la reducción de volumen deseada, resulta promisorio en cuanto a reducción del riesgo
quirúrgico y la morbilidad postoperatoria de una
intervención a cielo abierto.
Se han desarrollado diversas técnicas para
conseguir la reducción del volumen pulmonar mediante endoscopía: bypass de las vías respiratorias,
colocación de espumas sellantes, coils, válvulas y
hasta cicatrización por medio de vapor8-15.
Esta revisión se centra en válvulas endobronquiales (VEB), técnica que tiene la mayor y amplia
base de pruebas desarrollada durante la última
decada16-22.
Las VEB han demostrado que el grupo respondedor, la morbilidad es inferior a la opción quirúrgica. Se pueden tratar varios lóbulos pulmonares
en diferentes oportunidades y, si se lo requiere,
las válvulas se pueden retirar haciendo el proceso
potencialmente reversible.
Por último, el tiempo de internación y el costo
económico es mucho menor23.
La reciente aprobación en nuestro país por ANMAT de VEB para el tratamiento del enfisema y
su difusión en los medios masivos de comunicación
han suscitado multiplicidad de consultas por parte
de pacientes y colegas interesados por tratar esta
patología tan prevalente.
El laboratorio que produce las válvulas Zephyr® (PulmonX®) informa que a la fecha de la redacción
de este artículo se colocaron aproximadamente
23.000 VEB en 8000 pacientes. El primer paciente
en 2004, lleva más de 10 años de supervivencia.
Los países que han aprobado su uso son: Alemania, Australia, Austria, Gran Bretaña, Holanda,
Italia, España, Brasil, Colombia y Argentina.
Con respecto a Estados Unidos de Norteamérica,
la FDA solicitó un ensayo clínico complementario
para su aprobación que actualmente está en curso
(LIBERATE study-Clinical Trials.gov).
Según datos provistos por los representantes de
la comercialización de válvulas en Argentina, se
informa que desde 2013 fueron colocadas VEB en
28 pacientes en diferentes centros asistenciales sin
reporte de seguimiento, por lo cual se desconoce la
evolución de los mismos.
Debido a que es un procedimiento relativamente
nuevo, no existe literatura que fundamente con
fuerza de alto nivel de evidencia los efectos a largo
plazo.
El propósito de esta publicación es realizar una“puesta al día” respecto de la utilización de VEB
para reducción pulmonar volumétrica por broncoscopía poniendo énfasis en la adecuada indicación
y selección del paciente que potencialmente se
beneficiará con esta técnica.
Con esta intención, representantes de las secciones de Neumonología Clínica y Crítica, Obstructivas y Endoscopía de la AAMR elaboraron en forma
conjunta puesta al día del tema cuyo objetivo principal es revisar las condiciones que deben reunir
los eventuales candidatos para obtener beneficio
del procedimiento.
Método
Para la estrategia de búsqueda y criterios de
selección, se realizaron búsquedas en PubMed
y Embase, bases de datos desde su inicio hasta
febrero de 2014. Se utilizó una combinación de
las siguientes palabras clave: “endobronchial
valves”, “oneway valves”, “lung volumen reduction surgery”, and “emphysema”. Operadores
booleanos “AND” y “OR” se utilizaron para
emparejar palabras clave de búsqueda. Se incluyeron los ensayos prospectivos no aleatorizados y controlados aleatorizados (ECA), meta-análisis
que nombraban datos pre y post-intervención
(números absolutos) o la diferencia (entre el pre
y post-intervención).
El objetivo de la búsqueda fue la evolución de
la función pulmonar pre y post procedimiento y
secundariamente la seguridad del procedimiento.
Posteriormente se desarrollaron grupos de trabajo, de redacción y un revisor para la etapa final
del manuscrito.
Procedimiento
Selección de pacientes
Los pacientes para ser considerados para este
tratamiento son adultos con enfisema severo,
principalmente heterogéneo que a pesar de tratamiento farmacológico completo y rehabilitación
respiratoria persisten con mala calidad de vida y
baja capacidad de ejercicio. Deben encontrarte en
abstinencia tabáquica por lo menos desde 6 meses
antes y no presentar contraindicaciones para el
procedimiento (ej: otras causas de disnea, hipertensión pulmonar de grado moderado a severo o
hipercapnia).
Como datos objetivos se mencionan los siguientes: edad 45-80 años, volumen espiratorio forzado
en 1 segundo (VEF1) 15-45%, volumen residual
(RV) > 150%, capacidad pulmonar total (TLC) > 100%, escala de disnea mMRC ≥ 2. (Tabla 1)

La medición de la ventilación colateral
Una de las principales limitaciones en la evaluación de las cisuras en la TAC por el ojo humano es
su naturaleza subjetiva y la inconsistencia en la
cuantificación del grado de integridad.
En una reciente publicación se evaluó mediante
TAC el grado de integridad de las cisuras tanto por
radiólogos experimentados como por neumonólogos, siendo la correlación entre ambos muy pobre24.
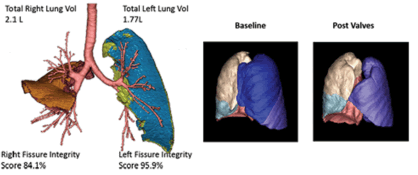
Vida Diagnostics® (ver Figura 2) desarrolló un software semi automatizado que evalúa la
integridad de las cisuras en una tomografía computarizada con cortes finos. Este sistema es más
preciso que simplemente determinar visualmente
la integridad de la cisura, pero requiere comprobar
que el software automatizado haya identificado las
estructuras correctas. Por otra parte, los volúmenes lobares se pueden estimar y, por lo tanto, el
cambio en los volúmenes lobares post tratamiento
puede ser medido con precisión.
Sin embargo, hasta este momento, la cuantificación de la de la integridad de la cisura que de-
termina el software y su exactitud en la predicción
de la reducción de volumen no se ha validado de
manera prospectiva. Por el momento solo se puede
considerarse un método orientador.
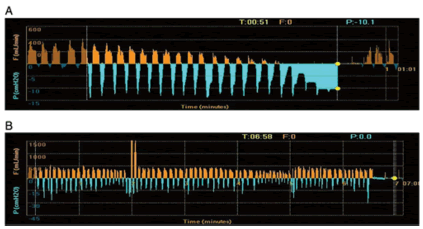
El sistema Chartis® (PulmonX®) (ver Figura 3)
es un sistema disponible en el mercado, que permite cuantificar objetivamente y con gran nivel
de certeza la ventilación colateral durante la
broncoscopía. Se utiliza para ello un catéter con
balón y una consola que alberga los sensores de
flujo y presión. El catéter se inserta en el origen
del lóbulo blanco y se insufla el balón con el fin de
aislar completamente ese lóbulo. El flujo de aire se
mide a través de los sensores de la consola.
La disminución progresiva del flujo espiratorio
después de la oclusión con balón sugiere que hay
ausencia de ventilación colateral, mientras que
la persistencia de flujo después de 5 minutos de
inflado del balón, especialmente cuando más de un
litro de aire ha sido expulsado, sugiere la presencia
de ventilación colateral importante. Hay algunas
situaciones en las que puede haber canales de bajo
flujo colateral donde se disminuye el flujo, pero se
mantiene así durante 5 minutos o más.
El sistema Chartis® se ha estudiado de forma
prospectiva. Los pacientes se clasificaron en dos
grupos de acuerdo a la presencia o ausencia de
ventilación colateral en un lóbulo tratado. Se
utilizó este sistema para determinar el estado de
la ventilación colateral antes de la inserción de
válvulas endobronquiales. En el 90% de los casos,
la medición de ausencia de ventilación colateral se correlacionó directamente con la atelectasia
visualizada en la radiografía de tórax25-27.
La heterogeneidad del enfisema fue otro parámetro que se asoció con una mayor probabilidad
de aumentar eficacia del procedimiento. El análisis
de subgrupos de los dos estudios con válvulas de
Zephyr sugiere que pacientes con mayor heterogeneidad medidos en la TC (es decir, la relación
entre el grado de destrucción por enfisema del
lóbulo objetivo y el lóbulo adyacente) tenía mayores
beneficios que los que tenían una menor heterogeneidad20-22. Un mayor grado de heterogeneidad
entre zonas adyacentes implicará que un tejido
pulmonar más conservado se expanda merced a la
atelectasia del lóbulo blanco seleccionado aportando mayor eficiencia en su funcionamiento.
Técnica
La VEB Zephyr es una estructura metálica enrejada, cilíndrica, con cubierta de silicona y un sistema cónico “en pico de pato” en el extremo proximal que evita la entrada de aire en inspiración y permite la salida de aire y secreciones en espiración (ver Figura 1). Se implanta a través de un catéter de colocación que pasa a través del canal de trabajo del fibrobroncoscopio, permitiendo al médico visualizar directamente la colocación de cada una de las válvulas. El tamaño de la válvula a utilizar puede ser elegido a través de un software, por ejemploVida Diagnostics®, o preferentemente ser medido con las marcas del cateter in situ. Se disponen dos tamaños de VEB: 4.0 (que adapta en bronquios de 4 a 7 mm de diametro) y 5.5 (que adapta en bronquios de 5.5 a 8.5 mm de diámetro).
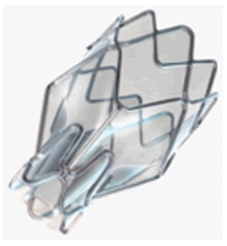
Una vez que el lóbulo seleccionado está aislado, su volumen se reduce permitiendo un mejor
funcionamiento de las regiones sanas del resto
del pulmón. Una intervención de oclusión lobar
estándar requiere generalmente tres válvulas y el
procedimiento tarda aproximadamente 30 minutos
en completarse.
Respecto del modo anestésico, depende de cada
institución. En la mayoría de los casos preferimos
el acceso a través de máscara laríngea, sin uso de
relajantes musculares y en lo posible con respiración espontánea.
Eficacia
La colocación en población no adecuadamente
seleccionada de válvulas hizo que los resultados obtenidos en algunos casos sean de escasa relevancia.
En la cohorte norteamericana del estudio VENT,
con 321 pacientes aleatorizados, se consiguió un
aumento de solo el 4,3%, o 34,5 ml, con iguales
resultados en el test de caminata de 6 minutos y
el test de calidad de vida relacionada con la salud
de Saint George.
La cohorte europea mostró resultados similares.
Sin embargo, en un subgrupo de pacientes que
lograron la oclusión lobar (20 pacientes) vs los que no la lograron (17 pacientes) la mejoría del VEF1
a los 6 meses es 26 ± 24% vs 6 ± 12% P = 0.04,
volumen residual/capacidad pulmonar total (RV/TLC %) -14 ± 11 vs -1 ± 9 P = 0.001, la caminata
de 6 minutos 22 ± 38% vs -2 ± 19% P = 0.03.
Lograr la exclusión lobar no solo está relacionado con factores anatómicos y experiencia del
operador en la correcta colocación de las válvulas,
sino principalmente con la integridad de las cisuras
y la presencia o no de canales interlobulares. Estos
canales hacen que la ventilación del lóbulo continúe desde el lóbulo vecino a pesar de la oclusión
con válvulas. En esos casos no se logra el efecto de
reducción de volumen deseado.
En la cohorte europea del estudio VENT, sólo
un tercio de los pacientes tenía cisura completa,
y cuando a la misma se le agrega la colocación
correcta de las válvulas, el VEF1
a los 6 meses aumentó un 16 ± 21%, el test de St George, mejoró en -10 ± 15 puntos y el test de cicloergómetro 8± 15 watts. Todos los datos fueron estadística y
clínicamente significativos.
Resultados similares se observaron en dos pequeños estudios que evaluaron a pacientes que
lograban o no la atelectasia y en una comunicación
de los primeros casos tratados en Asia en pacientes
seleccionados con enfisema heterogéneo y cisura
completa con resultados similares al grupo beneficiado de pacientes de la corte europea del estudio
VENT24, 26, 28.
En el metaanálisis de Iftiklar y col29 sobre la
eficacia de la reducción pulmonar por broncoscopía (incluye válvulas 8 estudios, coils 2 estudios,
stents 2 estudios, ablación bronquial por vapor 1
estudio y sellador 4 estudios) con una estrategia
de búsqueda hasta junio del 2013, se seleccionaron un total de 17 estudios que cumplieron los
criterios para el metanálisis, de los cuales solo 8
se referían a válvulas. Presentaban un índice de
heterogeneidad mayor al 60% dejando en claro la
diversidad de la muestra y los datos obtenidos. El
objetivo primario fue describir los valores de la
función pulmonar hallados antes y después de la
intervención y el objetivo secundario la seguridad
del procedimiento. Los resultados demostraron
un incremento estadísticamente significativo del
FEV1,
0,10 (0-0,19 Lts) p = 0,04; de la caminata
de 6 minutos, media de 23, 27 mts (9 a 37,48 mts.)
p = 0,001;y mejoría del score de calidad de vida
SGRQ -13,53 (-24,38 a -2,23) p = 0,01 con respecto
al valor basal.
La conclusión del estudio fue que la RVPV no
resultó inferior a la cirugía, además de ser no invasiva y mejor tolerado en los pacientes más severos.
Recientemente se publicaron dos estudios: el
estudio BeLieVeR-HIFi30 y el
estudio “Endobronchial Valves for Emphysema without Interlobar
Collateral Ventilation”31.
BeLieVeR-HIFi30 fue un
estudio aleatorizado,
doble ciego contra placebo (grupo control con
falsa colocación de válvulas), en pacientes con
EPOC grado III- IV de la clasificación GOLD, con
hiperinsuflación (TLC> 100% y RV>150%) con
capacidad limitada de ejercicio (test de caminata
de 6 minutos (TC6M) < 450 mts) a pesar del
tratamiento médico óptimo. Se realizó una evaluación de la heterogeneidad del enfisema y de la
integridad de la cisura por tomografía (>90%) y
durante el procedimiento se verificó esta última
con el sistema Chartis®. Los criterios de exclusión
fueron: tener comorbilidades que impliquen límites en la capacidad de ejercicio o en el pronóstico,
producción de esputo significativo e hipoxemia.
Si bien no existían límites desde el punto de vista
de la función pulmonar, se excluyeron aquellos
en los cuales se sospechaba que no tolerarían un
neumotórax. El objetivo principal fue la mejoría
de los test de función pulmonar y secundariamente de la calidad de vida relacionada con la salud
y del ejercicio.
Se enrolaron 50 pacientes, 25 por rama de estudio observándose mejores resultados en el grupo
tratamiento con válvulas vs placebo: aumento del
VEF1
de 8,77% (2,27- 35,85%) vs 2,88% (0-8,51%),
reducción de CPT -3,38 (-7,88 -1,05) vs -1,57 (-3,09
-0,89%), VR -6,58% (-18,6 -2,94%) vs -2,06% (-6,51
-1,24%) y aumento en metros recorridos en TC6M,
25 (7-64) vs 3 (-14 -20). Todos los resultados fueron
estadísticamente significativos. Sin embargo, no
hubo cambios en scores de disnea ni de calidad de
vida relacionada con la salud.
Cuatro de 25 pacientes (16%) en el grupo tratamiento tuvieron ventilación colateral constatada
por CHARTIS. Excluyendo los mismos del análisis,
se lograron los objetivos deseados en términos de:
mejoría de VEF1 > 15% en 9 pacientes (47%), reducción de 0,35 lts en el VR en 11 (58%), mejoría
de > 25 mts. en el TC6M en 12 (63%), en el test de
calidad de vida < 4 puntos en 11 (58%) y del score
de síntomas CAT (2 puntos) en 13 (68%). Todos
estos cambios fueron estadísticamente significativos vs placebo.
El estudio confirma los beneficios mostrados en
estudios anteriores, con una tasa de complicaciones
más elevada respecto a lo previamente publicado:
2 muertes en 25 pacientes (8%) vs 4 de 362 (0,8%).
Resultados semejantes se encontraron en el
estudio de Klooster y col31, donde se asignaron
aleatoriamente 68 pacientes, 34 con cisura completa evaluada con tomografía y sistema Chartis® para colocación de válvulas vs controles. A los 6
meses de seguimiento hallaron resultados tanto
estadística como clínicamente significativos para
el grupo tratado con válvulas, aumento del VEF1:
161 ml (80 a 242 ml), 20,9% (11.1 a 3°,7%); del
FVC 416 ml (201 a 631ml), 18,3% (9,3 a 27,3%); de
la distancia en el test de caminata de 6 minutos:
60mts (25 a 85 mts) y en el test de calidad de vida
de St George -14,87 ptos ( -21,8 a -7,6 ptos).
Se registró una mayor cantidad de efectos
adversos en el grupo tratamiento que en los
estudios habituales (23/34 pacientes) y una
muerte no relacionada al procedimiento. El
efecto adverso más frecuente fue el neumotórax
(6 pacientes), y los autores hipotetizan que la
mejor elección de pacientes y una técnica correcta de colocación de válvulas trae aparejado
este tipo de complicaciones. También reportaron
que en 15% de pacientes categorizados por TC
de tórax como de cisura completa presentaban
ventilación colateral con el método Chartis®.
Sin embargo, dado el número de pacientes a la
fecha, no es posible hacer una recomendación
definitiva sobre la obligatoriedad del uso del
sistema Chartis® para confirmar la integridad
de la cisura. Finalmente, en USA se encuentra
en etapa de reclutamiento a pedido de FDA el
estudio LIBERATE (clinicaltrials.gov). La “n” calculada es de 183 pacientes y es un estudio
similar al BeLieVeR-HIFi29 cuyos primeros datos
estarán disponibles para diciembre del 2016.
Seguridad
La morbimortalidad de la CRVP es el principal
motivo del desarrollo de la reducción de volumen
pulmonar por endoscopía (RVPE).
La cirugía tiene una mortalidad del 4% a 90
días, estadía hospitalaria promedio de 13,5 días,
46% de los pacientes tiene fuga de aire por el tubo
pleural a los 7 días del procedimiento. La incidencia
de neumonía es del 11%, requieren re intubación
orotraqueal 7% y nueva cirugía, el 6%32.
La mortalidad con la RVPE es del 1,1% siendo
en el grupo control, de 0.5%.
Como complicaciones mayores, en el estudio de
Klooster31 dos pacientes del grupo tratado fallecieron: uno por neumotórax y fístula broncopleural
secundario a la extracción de una válvula por tos
persistente y otro por empeoramiento de su EPOC
y cor pulmonar. Dos pacientes tuvieron neumotórax en el grupo tratamiento y otro en el grupo
placebo que resolvieron con avenamiento pleural.
En 4 casos hubo expulsión de válvulas.
Globalmente, la tasa de eventos adversos severos no llega al 10% a los 12 meses (incluyendo
muerte, insuficiencia respiratoria, neumonía distal
a las válvulas, hemoptisis masiva, neumotórax o
fuga de aire durante más de 7 días) contra un 4,6%
del grupo control22, 32-35.
La exacerbación de EPOC es el evento más
prevalente: 19.7% (vs 20,5% en grupo control)36.
El neumotórax es una complicación de la RVPE
que se produce por el aumento de tensión sobre
la pared de las bullas al producir la atelectasia36.
Solo en un 2.2% la fuga permanece más de 7 días.
En caso de no mejorar con el avenamiento bajo
agua, se puede retirar una válvula y, de persistir,
eventualmente recurrir al tratamiento quirúrgico.
Resultados a largo plazo
Se analizaron 3 artículos de seguimiento de pacientes sometidos a reducción de volumen pulmonar
por endoscopía.
Kotecha y col37 en 2011 publicaron un estudio
retrospectivo de seguimiento de más de 180 días
de las primeras experiencias en colocación de VEB,
mientras se desarrollaba el estudio VENT20.
Tomaron 23 pacientes consecutivos con enfisema severo que fueron sometidos en su mayoría a
procedimientos bilaterales y sin evaluación previa
de ventilación colateral. 16 de 23 pacientes fueron
seguidos durante una media de 64 (15-90) meses.
Tres pacientes no demostraron beneficios y se les
realizó trasplante pulmonar.
13/16 pacientes mejoraron los datos de función
pulmonar: VEF1
de 30,8 a 34,1% (p=0,03), con una
media de tiempo hasta la mejoría de 2 meses y 50%
mostró una mejoría de más de 12% en los valores
de VEF1. Al final del seguimiento 6/16 pacientes
(37%) permanecían con VEF1
superiores a los
valores pre procedimientos. Estos pacientes eran
los que tenían más hiperinsuflación pulmonar. Cuatro pacientes fallecieron con un tiempo medio
al deceso de 36 meses por causas no relacionadas
a complicaciones por las válvulas. La sobrevida al
año fue de 100% y a los 5 años 63%. Los autores
compararon la sobrevida con el estudio NETT7, que
tenía para el grupo tratamiento una sobrevida de
58% y para el grupo control de 51%.
En 2011, Hopkinson y col38 publicaron los efectos de lograr atelectasia luego de la colocación de
VEB Emphasys en términos de mortalidad como
seguimiento de un estudio publicado con anterioridad38.
En este caso, 19 pacientes fueron seguidos por
6 años. Se realizaron colocaciones unilaterales,
lobares y se definió atelectasia como el cambio de
posición de la cisura interlobar a un mes de colocación de la válvula.
Solo 5 pacientes lograron atelectasia y seguían con
vida a los 5 años (26%). Ninguna muerte se produjo
antes de los 6 meses del procedimiento por lo que
se descarta la asociación al mismo. De los pacientes
fallecidos (ocho), la mitad ocurrió dentro de los 3
años de procedimiento, lo que representa una tasa de
mortalidad de 16% para el total del grupo y una tasa
de mortalidad de 29% para el grupo de no atelectasia.
En un modelo de regresión por pasos, la atelectasia se mantuvo como un factor independiente de
sobrevida a los 6 años (r=0.51; p=0.026).
Con respecto a las complicaciones: se produjo 1
neumotórax al día siguiente de la colocación que
solo requirió observación y 2 casos de empiemas
a los 2 y 4 años.
En 2012, Venuta y colaboradores40 en un estudio
prospectivo no randomizado, de un solo centro, realizaron un seguimiento longitudinal supervisado
durante 5 años a 40 pacientes. En este estudio la
mortalidad global en su seguimiento fue de 40%
(16 ptes) siendo las causas de las muertes cáncer
de pulmón 25%, infarto agudo de miocardio 18%,
postransplante 12% y fallo respiratorio 43%.
En cuanto a los resultados funcionales, el VEF1
mejoró al mes 1 y 3 de seguimiento, La presencia
de la cisura completa se correlacionó con mejores
valores de VEF1 a los 6 y 12 meses y con mayor
presencia en la sobrevivida a los 5 años, (72% tenía
cisura completa al momento del tratamiento). El
resto de los parámetros no fueron significativos.
También mejoraron la caminata de 6 minutos y el
MRC (escala de disnea) durante los 5 años.
En síntesis, se encontraron 3 reportes de efectos
a largo plazo de estudios con pequeñas cantidades de pacientes (en total 75) lo que hace imposible
llegar a conclusiones categóricas. No obstante, se
encuentran indicios reiterados en los diferentes
estudios tales como mejoría de los pacientes con
mayor hiperinsuflación y quienes producen atelectasia, mejoría en la función pulmonar y falta
de asociación entre las causas de mortalidad y la
colocación de las válvulas.
Se necesitan estudios de seguimientos con
mayor número de pacientes para corroborar lo
hallado.
Comentarios
El ítem más importante en término de impacto del
tratamiento es la mortalidad. Ciertamente es difícil
mejorar el pronóstico de pacientes con EPOC, especialmente en EPOC severos, con un grado elevado
de hiperinsuflación pulmonar y disminución de
la capacidad de ejercicio: todos estos, factores de
mal pronóstico.
Sólo el 40% de los pacientes con EPOC muere
de insuficiencia respiratoria40, el resto muere por
insuficiencia cardíaca, infecciones pulmonares,
arritmias cardíacas, embolia de pulmón o cáncer
de pulmón.
Si bien las terapias farmacológicas son eficaces
en el alivio de la disnea, la capacidad de ejercicio
y la calidad de vida, sólo la cesación de fumar, la
oxigenoterapia en pacientes hipoxémicos y en
menor medida, la rehabilitación respiratoria, han
demostrado mejorar la sobrevida41.
Sin duda, se requiere una terapéutica de alto
impacto, o una muy alta cantidad de pacientes
enrolados en un protocolo de investigación para
poder probar cambios en la mortalidad de este
grupo de pacientes.
Basándonos en el estudio NETT, con un seguimiento a 2,4 años, el grupo global de cirugía no
demostró mejorar la mortalidad vs el grupo de
tratamiento médico. No obstante, en una publicación posterior del seguimiento a 5 años42,
el grupo de tratamiento quirúrgico tuvo mayor
sobrevida que el grupo de tratamiento médico,
42 vs 49% p = 0,02, y cuando se tomó el grupo
más beneficiado (“grupo de mayor resultado”),
se observó que era aquel que poseía un enfisema
heterogéneo, predominio de los lóbulos superiores y en quienes la rehabilitación respiratoria
no había logrado mejorar su performance de
ejercicio.
Por ser el procedimiento quirúrgico el que obtiene la seguridad de la exclusión lobar del lóbulo
elegido, por el volumen de pacientes, los datos
obtenidos de mortalidad, variación de la función
pulmonar, capacidad de ejercicio calidad de vida y
costos, el NETT constituye un punto de comparación ineludible. Sin embargo, hay varios elementos
a tener en cuenta:
– La mortalidad inicial cercana al 8% en peri- operatorio probablemente influya en los resultados
iniciales del NETT, ya que se requirió un seguimiento a mayor plazo para demostrar mejoría
en la mortalidad.
– La selección de los mejores candidatos quirúrgicos excluyó un grupo de pacientes con enfisema
no predominante en lóbulos superiores que no
serían excluidos para RVPE.
– Dado la envergadura del estudio, el NETT
requirió financiamiento del National Health
Institute de Estados Unidos de América lo que
da una idea del coste económico del estudio y,
sin dudas, limita experiencias similares.
– Es sumamente importante señalar que en NETT
se identificó a un grupo que se beneficiaba significativamente más que la media del total, tal
como ocurre con la RVPE.
Los trabajos publicados en relación con la RVPE
plantean que pacientes con enfisema heterogéneo,
con atrapamiento aéreo, sin comunicación interlobar y atelectasia del lóbulo intervenido son los
pacientes con mejores resultados.
Creemos que los parámetros a seguir a largo
plazo deberían ser la función pulmonar, la capacidad de ejercicio, la disnea y la calidad de vida
relacionada con la salud como objetivos primarios,
y la mortalidad como objetivo concurrente pero no
fundamental, por la dificultad de probar cambios
en la misma. (Tabla 2)

Resumiendo, la evidencia inicial del seguimiento de pacientes sometidos a RPVE muestra, a largo plazo, indicios de mejoría de la función pulmonar y probablemente de la mortalidad.
Conclusiones
Es opinión de los autores en base a la evidencia
actual que en un muy seleccionado grupo de pacientes se logran beneficios con la colocación de
VEB. Éstos son los que presentan EPOC en grado
severo, sintomáticos y limitados por su disnea a
pesar del mejor tratamiento médico disponible
y que presentan test de función pulmonar con
atrapamiento aéreo severo, test de ejercicio con
disminución de los valores teóricos esperados,
TAC de tórax con enfisema heterogéneo y cisura
lobar íntegra.
Asimismo, parece de primordial importancia determinar la ausencia de ventilación colateral por el
método menos falible hasta el momento como lo es
la medición directa por enclavamiento en bronquio
lobar elegido como blanco para la oclusión.
Resulta difícil y quizás prematuro en la actualidad fijar una posición concluyente sobre el tema.
La recomendación de la colocación de VEB debe
ser evaluada según un criterio estricto de selección
y siguiendo la evidencia disponible a la fecha. Proponemos la creación de una base única nacional
de datos de pacientes sometidos a la colocación de
válvulas unidireccionales a fin de obtener nuestras
propias conclusiones. No obstante, nuevos estudios internacionales se encuentran en desarrollo
para dar más peso a la evidencia acumulada en la
actualidad.
Comentario
Radiografía: Estudio previo al procedimiento de
bajo costo, con poca irradiación, necesario para
comparar el seguimiento en los plazos estipulados
Espirometría: Estudio previo al procedimiento de bajo costo, útil para el seguimiento en los
plazos estipulados. El VEF1 es el único valor espirométrico que demostró mejoría en los pacientes
respondedores
Plestimografia/DLCO (Difusión de CO) Estudio
previo al procedimiento es de alto costo (comparado con la espirometría), mide objetivamente los
cambios en la capacidad inspiratoria, capacidad
pulmonar y volumen residual.
HRTC (tomografía computada alta resolución):
Estudio de alto costo e irradiación, comparada con
la radiografía convencional. Se utiliza para evaluar
la presencia o no de cisura completa previa al procedimiento. El fundamento de realizarla al 6º mes
del procedimiento es documentar la aparición de
atelectasia 2a a la colocación de válvulas.
TM6M (Caminata de 6 minutos): Estudio previo
al procedimiento de bajo costo, necesario para comparar el seguimiento en los plazos
estipulados. Junto al FEV1 demostró mejoría en
los pacientes respondedores. Este estudio deja en
evidencia la hiperinsuflación dinámica
MRC: Escala utilizada para valorar disnea, previo a realizar el procedimiento y como seguimiento
en los plazos estipulados
St George: Escala utilizada para valorar calidad
de vida previo al procedimiento y como seguimiento en los plazos estipulados
Broncoscopía: Se utiliza como estudio previo,
junto al CHARTIS para evaluar la vía aérea y medir la permeabilidad de la cisura. Y posteriormente
para control de intercurrencias (primeras 72 hs)
Agradecimientos: Al Profesor Dr Juan Carlos Figueroa Casas por el invalorable trabajo en la revisión, crítica y corrección del presente artículo.
Conflictos de interés: El Dr Grynblat declara haber recibido apoyo financiero de Micromedial Argentina para cursos de entrenamiento en Brasil (2011) y Alemania (2014). El Dr. Barimboim declara haber recibido financiamiento para asistencia a congresos de parte de Laboratorios Dosa, Bayer, Astra Seneca y GlaxoSmithKline. El resto de los autores del trabajo declaran no tener conflictos de intereses relacionados con esta publicación.
1. Han AU Ann MK. Global Initiative for Chronic Obstructive Lung Disease (GOLD) Clinical correlations of computed tomography imaging in chronic obstructive pulmonary disease. Revised 2014. Am Thorac Soc. 2013 Dec; 10 Suppl: 131-7.
2. Rennard SI. COPD: overview of definitions, epidemiology, and factors influencing its development. Chest. 1998; 113(4 Suppl): 235S.
3. Watz H, Waschki B, Meyer T, et al. Decreasing cardiac chamber sizes and associated heart dysfunction in COPD: role of hyperinflation. Chest 2010; 138: 32-8.
4. Barr RG, Bluemke DA, Ahmed FS, et al. Percent emphysema, airflow obstruction, and impaired left ventricular filling. N Engl J Med 2010; 362: 217-27.
5. Naunheim KS. Lung volumen reduction surgery. A vanishing lung volumen operation? Thorax Cardiovasc Surg 2007; 133: 1412-3
6. Fishman A, Martinez F, Naunheim K, et al. A randomized trial comparing lung-volume-reduction surgery with medical therapy for severe emphysema. N Engl J Med 2003; 348: 2059.
7. National Emphysema Treatment Trial Research Group. Patients at high risk of death after lung volume reduction surgery. N Engl J Med 2001; 345: 1075-1083.
8. Shah PL, Slebos DJ, Cardoso PF, et al. Bronchoscopic lungvolume reduction withExhale airway stents for emphysema (EASE trial): randomised, sham-controlled, multicentre trial. Lancet 2011; 378: 997-1005.
9. Herth FJ, Gompelmann D, Stanzel F, et al. Treatment of advanced emphysema with emphysematous lung sealant (AeriSeal®). Respiration 2011; 82: 36-45.
10. Kramer MR, Refaely Y, Maimon N, et al. Bilateral endoscopic sealant lung volume reduction therapy for advanced emphysema. Chest 2012; 142: 1111-17.
11. Gompelmann D, Heussel CP, Eberhardt R, et al. Efficacy of bronchoscopic thermal vapor ablation and lobar fissure completeness in patients with heterogeneous emphysema. Respiration 2012; 83: 400-6.
12. Herth FJ, Ernst A, Baker KM, et al. Characterization of outcomes 1 year after endoscopic thermal vapor ablation for patients with heterogeneous emphysema. Int J Chron Obstruct Pulmon Dis 2012; 7: 397-405.
13. Snell G, Herth FJ, Hopkins P, et al. Bronchoscopic thermal vapour ablation therapyin the management of heterogeneous emphysema. Eur Respir J 2012; 39: 1326-33.
14. Slebos DJ, Klooster K, Ernst A, et al. Bronchoscopic lung volume reduction coil treatment of patients with severe heterogeneous emphysema. Chest 2012; 142: 574-82.
15. Shah PL, Zoumot Z, Singh S, et al. Randomised control trial of endobronchial coils for the treatment of severe emphysema with hyperinflation (RESET). Lancet Respir 2013; 1: 233-40.
16. Hopkinson NS, Toma TP, Hansell DM, et al. Effect of bronchoscopic lung volume reduction on dynamic hyperinflation and exercise in emphysema. Am J Respir Crit Care Med 2005; 171: 453-60.
17. Venuta F, de Giacomo T, Rendina EA, et al. Bronchoscopic lung-volume reduction with one-way valves in patients with heterogenous emphysema. Ann Thorac Surg 2005; 79: 411-16.
18. Snell GI, Holsworth L, Borrill ZL, et al. The potential for bronchoscopic lung volume reduction using bronchial prostheses: a pilot study. Chest 2003; 124: 1073-80.
19. Wan IY, Toma TP, Geddes DM, et al. Bronchoscopic lung volume reduction for end-stage emphysema: report on the first 98 patients. Chest 2006; 129: 518-26.
20. Sciurba FC, Ernst A, Herth FJ, et al. A randomized study of endobronchial valves for advanced emphysema. N Engl J Med 2010; 363: 1233-44.
21. Herth FJ, Noppen M, Valipour A, et al. Efficacy predictors of lung volume reduction with Zephyr valves in a European cohort. EurRespir J 2012; 39: 1334-42.
22. Ninane V, Geltner C, Bezzi M, et al. Multicentre European study for the treatment of advanced emphysema with bronchial valves. Eur Respir J 2012; 39: 1319-25.
23. Reducción de volumen pulmonar por broncoscopia: 7 lecciones aprendidas. Editorial. Flandez, J arch bronconeumol. 2012; 48(7): 221-222.
24. Koenigkam-Santos M, Puderbach M, Gompelmann D, et al. Incomplete fissures in severe emphysematous patients evaluated with MDCT: incidence and interobserver agreement among radiologists and pneumologists. Eur J Radiol 2012; 81: 4161-6.
25. Gompelmann D, Eberhardt R, Michaud G, et al. Predicting atelectasis by assessment of collateral ventilation prior to endobronchial lung volume reduction: a feasibility study. Respiration 2010; 80: 419-25.
26. Diso D., Anile M., Carillo C., Ruberto F., Patella M., Russo E., Fraioli F. ,De Giacomo T., Mantovani S. ,Rendina E.,Venuta F. Correlation between Collateral Ventilation and Interlobar Lung Fissures, Respiration 2014; 88: 315-319.
27. Eberhardt R, Gompelmann D, Schuhmann M, et al. Complete unilateral versus partial bilateral endoscopic lung volume reduction in patients with bilateral lung emphysema. Chest 2012; 142: 900-8.
28. Tai Sun Park, Yoonki Hong,Jae Seung Lee, et al. Efficacy of Bronchoscopic Lung Volume Reduction by Endobronchial Valves in Patients with Heterogeneous Emphysema: Report on the First Asian Cases. J Korean Med Sci 2014; 29: 1404-1410.
29. IftikharI, McGuire FR, Musani A. Efficacy of bronchoscopic lung volume reduction: a meta-analysis. International Journal of COPD 2014: 9 481-491.
30. Shah, P, Hertz, F. Current status of bronchoscopic lung volumen reduction with endobronchial valves, Thorax 2014;69:280-286C Davey, Z Zoumot, S Jordan, D H Carr, M I Polkey, P L Shah, N S Hopkinson, Bronchoscopic lung volume reduction with endobronchial valves for patients with heterogeneous emphysema and intact interlobar fissures (The BeLieVeR-HIFi trial): study design and rationale Thorax 2014; 0: 1-3.
31. Klooster, K, Haken, N, Hartman, J, Kertsjens, H, Rikxoort, E, Slebos, DJ, Endobronchial Valves for Emphysema without Interlobar Collateral Ventilation. N Engl J Med 2015; 373: 2325-35.
32. Yusen RD, Lefrak SS, Gierada DS, et al. A prospective evaluation of lung volume reduction surgery in 200 consecutive patients. Chest 2003; 123: 1026-37.
33. Herth FJ, Noppen M, Valipour A, et al. Efficacy predictors of lung volume reduction with Zephyr valves in a European cohort. EurRespir J 2012; 39: 1334-42.
34. Sterman DH, Mehta AC, Wood DE, et al. A multicenter pilot study of a bronchial valve for the treatment of severe emphysema. Respiration 2010; 79: 222-33.
35. Wood DE, McKenna RJ Jr, Yusen RD, et al. A multicenter trial of an intrabronchial valve for treatment of severe emphysema. J ThoracCardiovascSurg 2007; 133: 65-73.
36. Shah P L, Herth F. Current status of bronchoscopic lung volume reduction with endobronchial valves. Thorax 2014; 69: 3 280-286.
37. Kootchar S, West all G P, Bosworth L, et al. Long-term outcomes from bronchoscopic lung volume reduction using a bronchial prosthesis. Respirology (2011) 16, 167-173.
38. Hopkinson, S.V. Kemp, T.P. Toma, D.M. Hansell, D.M. Geddes, P.L. Shah and M.I. Polkey. Atelectasis and survival after bronchoscopic lung volume reduction for COPD. Eur Respir J 2011; 37: 1346-51.
39. Hopkinson NS, Toma TP, HansellDM, et al. Effect of bronchoscopic lung volume reduction on dynamic hyperinflation and exercise in emphysema. Am J Respir Crit Care Med 2005; 171: 453-460.
40. Venuta F, Anile M, Diso D, Carillo C, De Giacomo T, D’AndrilliA et al. Long term follow up after bronchoscopic lung volume reduction in patients with emphysema. Eur Respir J 2012; 39: 1084-9.
41. Zielinski J, MacNee W, Wedzicha J, et al. Causes of death in patients with COPD and chronic respiratory failure. Monaldi Arch Chest Dis.1997 Feb; 52(1):43-7.
42. Russell RE. Chronic obstructive pulmonary disease: getting it right. Does optimal management of chronic obstructive pulmonary disease alter disease progression and improve survival? Curr Opin Pulm Med. 2014 Mar; 20(2): 127-31.
43. Naunheim K S, Wood D E, Mohsenifar Z, et al. Long-Term Follow-Up of Patients Receiving Lung-Volume-Reduction Surgery Versus Medical Therapy for Severe Emphysema by the National Emphysema Treatment Trial Research Group. Ann Thorac Surg 2006; 82: 431- 43.